青年科學(xué)工作者論壇2010年第2期
《衛生研究》--2010年第二期 妊娠期糖尿病與孕婦飲食生活方式病例對照研究
妊娠期糖尿病與孕婦飲食生活方式病例對照研究
景小凡 喬蓉2 李鳴 劉興會(huì )1.2 康德英3 黃承鈺1
四川大學(xué)華西公共衛生學(xué)院營(yíng)養與食品衛生教研室,成都 610041
摘要:目的 探討與妊娠期糖尿病(GDM)相關(guān)的飲食和生活方式,為該病的防治提供科學(xué)依據。方法 采用1:2病例對照研究,選取450例孕婦作為研究對象,包括150例確診為GDM的孕婦和300例正常孕婦,用問(wèn)卷調查其一般情況、妊娠情況及飲食生活情況等,對收集的資料進(jìn)行t檢驗和條件Logistic回歸分析。結果 兩組對象平均每日總能量、蛋白質(zhì)、脂肪和碳水化合物的攝入量差異均有統計學(xué)意義(P£0.01)。經(jīng)單因素條件Logistic回歸分析共有23個(gè)變量與GDM的發(fā)生有關(guān),最終進(jìn)入多因素Logistic回歸模型的有7個(gè)變量 ,其中危險因素6個(gè),包括血壓高(OR=28.50)、不良孕產(chǎn)史(OR=3.10)、孕前肥胖(OR=2.80)、過(guò)量攝入水果(OR=2.40)、糖尿病家族史(OR=1.86)及喜歡吃甜食(OR=1.68);1個(gè)保護因素為進(jìn)食白肉頻率較高(OR=0.62)。結論 多種飲食生活方式不合理與GDM發(fā)病有關(guān);對孕婦應積極開(kāi)展營(yíng)養教育,合理選擇食物,調整飲食結構,以減少GDM的發(fā)病率。
關(guān)鍵詞:妊娠期糖尿病 飲食結構 病例對照研究
中圖分類(lèi)號: 文獻標識碼:A
Gestational Diabetes Mellitus and the Lifestyle and Dietary Structure of Pregnant Women ——A Case-control Study
JING Xiaofan,QIAO Rong2,LI Ming,LIU Xinghui1,2,KANG Deying3,HUANG Chengyu1
Department of Nutrition and Food Safety,West China School of Public Health,Sichuan University,Chengdu 610041,China
Abstract: Objective To explore the life style and diet of pregnant women related to gestational diabetes mellitus (GDM) in order to provide scientific evidences for the prevention of GDM. Method A total of 450 subjects were recruited in a 1:2 matched case-control study including 150 pregnant women diagnosed as GDM and 300 normal pregnant women. All subjects participated in a questionnaire survey on socio-demographic characteristics, pregnancy relevant status, dietary structure and lifestyle. Conditional logistic regression analysis and t-test were used for the evaluation of relevant factors. Result There was a statistic significance of the difference between the two groups on total calorie, carbohydrate, fat and protein intakes per day (P£0.01). Twenty-three factors based on univariate analysis were associated with the occurrence of GDM. Seven factors were entered into the last logistic multivariate regression model. High blood pressure (OR=28.50), adverse pregnant history (OR=3.10), obesity before pregnancy (OR=2.80), too much consumption of fruits (OR=2.40), family history of DM (OR=1.86) and favorite of sweets (OR=1.68) were risk factors for GDM, while the consumption of more white meat was a protective factor (OR=0.62). Conclusion The occurrence of GDM was influenced by some adverse lifestyles, unreasonable dietary structure and other factors, such as hypertension, over weight before gestation and family history of DM. Measures should be taken to avoid and eliminate these risk factors.
Key words: gestational diabetes mellitus, dietary structure, case-control study
妊娠期糖尿病(Gestational Diabetes Mellitus, GDM)是指妊娠過(guò)程中首次發(fā)現或發(fā)生的不同程度的葡萄糖不耐受[1],而導致不同程度的高血糖。妊娠期糖耐量異常(Gestational Impaired Glucose Tolerance, GIGT)是介于正常血糖和GDM的中間狀態(tài),與GDM有相似的臨床特點(diǎn)和危害,WHO已將GIGT歸為GDM的范疇[2]。GDM是妊娠期常見(jiàn)的一種并發(fā)癥,易造成羊水過(guò)多、死產(chǎn)、難產(chǎn)、巨大兒、胎兒宮內缺氧及新生兒呼吸窘迫綜合癥等,嚴重危害母兒健康。由于診斷標準、種族和飲食習慣等的不同,各國報道GDM發(fā)病率為1%~14%,而中國婦女的發(fā)病率較高[3]。本研究采用1׃2配比的病例對照研究方法,探討有關(guān)GDM的影響因素,尤其是飲食生活因素,為預防和治療GDM提供科學(xué)依據。
1 對象和方法
1.1 研究對象
選取2009年2月至2009年7月在四川大學(xué)華西第二醫院進(jìn)行產(chǎn)前檢查的孕期在18-32周,確診為GDM的150名孕婦為病例組,選擇同期檢查的300名經(jīng)50g葡萄糖負荷試驗(glucose challenge test, GCT)正常的孕婦為對照組。匹配要求:年齡相近(±2歲)、孕周相近(±4周),排除孕前患有糖尿病和其他內分泌疾病者。
本研究采用的診斷標準[4]:(1)空腹血糖(fasting plasma glucose, FPG):兩次或兩次以上FPG≥5.8mmol/L者,可診斷為GDM;(2) 50gGCT:口服50g葡萄糖1h后抽靜脈血,血糖值≥7.8mmol/L為50gGCT異常;異常者檢查FPG,FPG異常可診斷為GDM,正常者行75g葡萄糖耐量試驗(oral glucose tolerance test, OGTT) (3)OGTT:口服75g葡萄糖,空腹及服完后1h、2h、3h分別抽靜脈血,血糖正常值分別為5.6 mmol/L、10.3 mmol/L、8.6 mmol/L和6.7 mmol/L,其中有2項或2項以上達到或超過(guò)正常值診斷為GDM,只有一項超過(guò)正常值,診斷為GIGT。
1.2 問(wèn)卷調查
對每一個(gè)調查對象在門(mén)診進(jìn)行問(wèn)卷調查。除孕婦的一般情況、營(yíng)養知識、態(tài)度和行為外,主要對孕期飲食生活情況進(jìn)行調查,如孕期每日主食、蔬菜、水果、奶類(lèi)和蛋類(lèi)等多種食物的攝入量,及孕期體力活動(dòng)情況等,采用半定量食物頻率法調查飲食情況。
1.3 質(zhì)量控制
對調查過(guò)程的多個(gè)步驟進(jìn)行質(zhì)量控制,以減少隨機誤差和偏倚:(1) 問(wèn)卷設計 在廣泛查閱文獻和征求專(zhuān)家意見(jiàn)的基礎上設計問(wèn)卷,反復修改后進(jìn)行預調查和信度檢驗。(2) 樣本量計算 查閱文獻后應用Epi-inform軟件計算樣本量,得需要病例組研究對象144人。(3) 現場(chǎng)調查 調查人員經(jīng)統一培訓,均為掌握詢(xún)問(wèn)技巧的營(yíng)養專(zhuān)業(yè)人員,回收問(wèn)卷經(jīng)核對檢查糾錯。(4) 信度檢驗 隨機選取15名孕婦填寫(xiě)問(wèn)卷,采用Cronbachα信度系數法估計問(wèn)卷的內部一致性[5],問(wèn)卷總體α系數為0.71,問(wèn)卷中一般情況、營(yíng)養知識和態(tài)度、飲食生活情況、社會(huì )心理因素四個(gè)維度的α系數分別為0.70、0.81、0.69、0.67,說(shuō)明此問(wèn)卷具有較好的內部一致性。
1.4 統計分析
采用Epidata 3.1軟件雙份獨立錄入數據,Excel建立數據庫;用SPSS 13.0統計軟件分析信度;用STATA 8.0軟件對資料進(jìn)行統計描述、t檢驗和條件Logistic回歸分析;多因素分析時(shí)用Stepwise(逐步回歸法)剔除變量。
2 結果
2.1 變量說(shuō)明
本次研究共設62個(gè)自變量,包括啞變量、連續變量和二分類(lèi)變量。分析啞變量時(shí)以該變量第一組為基數,其余各組與第一組相比。
2.2孕婦基本情況
病例組孕婦平均年齡32.1歲,對照組平均年齡31.8歲。兩組對象的年齡、50g GCT時(shí)孕周、既往孕次和產(chǎn)次的差異無(wú)統計學(xué)意義(P>0.05),在文化程度、職業(yè)、家庭月收入和飲食消費的分布差異沒(méi)有顯著(zhù)性(P>0.05)。
2.3 孕婦膳食攝入情況
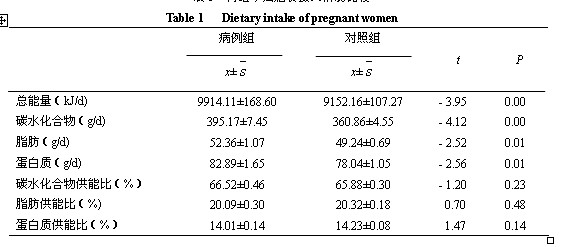
采用半定量食物頻率法調查膳食攝入情況[6],計算兩組對象的能量及三大宏量營(yíng)養素攝入量并進(jìn)行t檢驗。病例組和對照組孕期平均每日攝入的能量、蛋白質(zhì)、脂肪和碳水化合物的差異均有統計學(xué)意義(P£0.01),三大營(yíng)養素供能比差異無(wú)顯著(zhù)性(P>0.05),見(jiàn)表1。
表1 兩組孕婦膳食攝入情況比較
2.4 單因素條件Logistic回歸分析
對53個(gè)變量進(jìn)行單因素條件Logistic回歸分析,篩選出23個(gè)與GDM的發(fā)生有關(guān)的因素(P<0.25)。可能的危險因素(P≤0.05):血壓高(OR=9.03)、認為水果可代替主食(OR=2.75)、不良孕產(chǎn)史(OR=2.51)、孕前肥胖(OR=2.20)、認為水果吃得越多越好(OR=1.90)、過(guò)量攝入水果(OR=1.77),孕期被動(dòng)吸煙(OR=1.72),血紅蛋白≥110g/L(OR=1.68)、糖尿病家族史(OR=1.58);可能的保護因素(P<0.05):知道“食物交換份法”(OR=0.41),孕期關(guān)注體重增長(cháng)(OR=0.41)、知道“平衡膳食”(OR=0.58)、孕晚期參加體力活動(dòng)(OR=0.64),攝入蔬菜(OR=0.76),海產(chǎn)品(OR=0.76)和雜糧(OR=0.78)。
2.5 多因素條件Logistic回歸分析
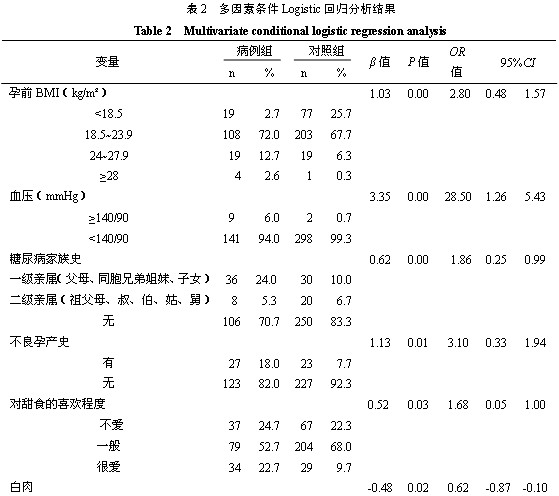
用stepwise逐步回歸法篩選變量將不顯著(zhù)因子剔除(選入變量P<0.25,排除標準P>0.05),共有7個(gè)變量進(jìn)入方程。本研究篩選出危險因素6個(gè),即孕前肥胖、血壓高、糖尿病家族史、不良孕產(chǎn)史、過(guò)量攝入水果及喜歡吃甜食,保護因素1個(gè)即進(jìn)食白肉的頻率,見(jiàn)表2。
表2 多因素條件Logistic回歸分析結果

3 討論
我國GDM的發(fā)生率較既往報道有明顯增加[7],GDM患者產(chǎn)后糖耐量異常的發(fā)生率也較高[8]。本研究采用1:2病例對照研究,進(jìn)行單因素和多因素條件Logistic回歸分析,找出影響GDM發(fā)生的因素,尤其是保護因素,對GDM的預防顯得尤為重要。
3.1 孕婦基本情況與GDM
國內外許多研究報道孕前肥胖是孕婦發(fā)生GDM的重要危險因素[9],與本次研究結果一致,因此控制孕前體重是預防GDM發(fā)生的重要措施。
本研究經(jīng)單因素條件Logistic回歸分析,孕期貧血的孕婦較非貧血孕婦發(fā)生GDM的危險性低,這與國外研究結果相同[10],其原因可能是貧血組孕婦孕前BMI普遍較低,且孕期能量攝入也比非貧血組低。本研究還發(fā)現糖尿病家族史、不良孕產(chǎn)史和血壓升高是GDM的危險因素。有糖尿病家族史的孕婦可引起子代肥胖、糖耐量異常等;不良孕產(chǎn)史如死胎、畸胎、不明原因流產(chǎn)、巨大兒等,也增加孕婦發(fā)生并發(fā)癥的可能;有研究報道GDM孕婦更易發(fā)生妊娠期高血壓疾病,這與胰島素抵抗有關(guān),隨糖代謝異常程度加重,妊娠期高血壓疾病發(fā)病率呈增加趨勢[11]。
3.2 孕婦營(yíng)養知識、態(tài)度與GDM
營(yíng)養知識和態(tài)度直接影響孕婦選擇攝入的食物,從而影響其營(yíng)養狀況。此次調查發(fā)現,愛(ài)吃甜食是發(fā)生GDM的危險因素。
3.3 孕婦飲食情況、生活行為與GDM
本研究還發(fā)現兩組孕婦平均每日總能量、碳水化合物、脂肪和蛋白質(zhì)攝入量的差異有統計學(xué)意義,條件Logistic回歸分析表明攝入白肉的頻率是GDM的保護因素,而GDM的危險性隨水果攝入量的增加而升高。以上結果提示我們飲食結構不合理及不良的飲食習慣是導致GDM發(fā)生的主要飲食因素。
分析原因可能是白肉,如雞肉、鴨肉、魚(yú)肉中不飽和脂肪酸的比例較高、膽固醇和飽和脂肪酸的含量較低且富含優(yōu)質(zhì)蛋白,能量相對紅肉較低;水果中單糖和雙糖的含量較高,過(guò)量進(jìn)食水果可引起血糖迅速升高。這與Saldana 等人[12,13]的研究結果一致。
參加體力活動(dòng)可增加能量的消耗,增加胰島素的敏感性,本次研究經(jīng)單因素條件Logistic發(fā)現孕晚期體力活動(dòng)與GDM的發(fā)生呈負相關(guān),與國內外相關(guān)文獻報道一致[14-16]。
總之,本次研究結果表明,除了年齡和家族史等不可控因素外,飲食因素和生活方式與GDM的發(fā)生關(guān)系密切,尤其是水果和白肉的攝入。所以孕婦應保持合理的飲食結構,如多食用低血糖指數的食物、控制甜食的攝入及合理的粗細搭配[17],吃清淡少鹽的食物。因此開(kāi)展有效的篩查措施,盡早發(fā)現高危人群,同時(shí)開(kāi)展營(yíng)養教育,促使孕婦合理選擇食物和調整飲食結構,減少GDM的發(fā)生。
參考文獻
1 American Diabetes Association. Gestational Diabetes Mellitus[J]. Diabetes Care, 2004, 27 (supple1):88-90.
2 World Health Organization. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications, Part I:Diagnosis and Classification of Diabetes Mellitus[R]. Geneva: World Health Organization, 1999.
3 Silva JK, Kaholokula JK, Ratner R. Ethnic Differences in Perinatal Outcome of Gestational Diabetes Mellitus[J]. Diabetes Care, 2006, 29(9):2058-2063.
4 樂(lè )杰. 婦產(chǎn)科學(xué)(六版)[M]. 北京:人民衛生出版社,2005:159-160.
5 欒榮生. 流行病學(xué)研究原理與方法 [M]. 成都:四川大學(xué)出版社,2005:158-160.
6 李艷平,何宇納,翟鳳英等. 稱(chēng)重法、回顧法和食物頻率法評估人群食物攝入量的比[J].
中華預防醫學(xué)雜志,2006,40(4):273-280.
7 中華醫學(xué)會(huì ).圍產(chǎn)醫學(xué)分會(huì )妊娠合并糖尿病協(xié)作組.妊娠合并糖尿病臨床診斷與治療推
薦指南(草案)[J].中華婦產(chǎn)科雜志,2007, 42(6):426-428.
8 賴(lài)麗萍,陸澤元,邵豪等. 妊娠糖尿病患者產(chǎn)后糖代謝異常的高危因素分析[J]. 臨床內
科雜志, 2009, 26 (4):266-268.
9 TORLONI MR, BETRÁN AP, HORTA BL, et al. Prepregnancy BMI and the Risk of Gestational
Diabetes: a Systematic Review of the Literature with Meta – Analysis [J]. Obesity reviews,
2009, 10 (2):194-203.
10 LAO TT, HO LF. Impact of Iron Deficiency Anemia on Prevalence of Gestational Diabetes
Mellitus. Diabetes Mellitus [J].Diabetes Care, 2004, 27(3):650-656.
11 翁劍蓉,陸萌,徐先明. 妊娠期糖代謝異常與妊娠期高血壓疾病的關(guān)系[J]. 現代婦產(chǎn)進(jìn)
展,2009, 18(5):366-369.
12 SALDANA TM, SIEGA-RIZ AM, ADAIR LS. Effect of Macronutrient Intake on the Development of
Glucose Intolerance During Pregnancy [J]. Am J Clin Nutr, 2004, 79(3):479-486.
13 GONZÁLEZ -CLEMENTE JM, CARRO O, GALLACH I, et al. Increased Cholesterol Intake in Women
with Gestational Diabetes Mellitus[J]. Diabetes & Metabolism, 2007, 33(1):25-29.
14 DEMPSEY JC, BUTLER CL, SORENSEN TK, et al. A Case-Control Study of Maternal
Recreational Physical Activity and Risk of Gestational Diabetes Mellitus [J]. Diabetes
Research And Clinical Practice, 2004, 66 (2):203-215.
15 CHANSE-TABER L, SCHMIDT MD, PEKOW P, et al. Physical Activity and Gestational Diabetes
Mellitus among Hispanic Women [J]. Journal Of Women's Health, 2008, 17(6):999-1008.
16 周莉,吳連方. 北京郊區縣孕婦膳食及體力活動(dòng)對妊娠糖尿病發(fā)生的影響[J]. 首都醫
科大學(xué)學(xué)報,2005, 26 (5):616-619.
17 TIEU J, CROWTHER CA, MIDDLETON P. Dietary Advice in Pregnancy for Preventing Gestational
Diabetes Mellitus [J]. Cochrane Database of Systematic Reviews (online), 2008, (2) :
CD006674.
基金項目: 四川省科技廳資助項目(No.2008SG0019)
作者簡(jiǎn)介:景小凡,女,在讀碩士,研究方向:營(yíng)養與疾病,E-mail:xiaofanj1024@163.com
1 通訊作者:劉興會(huì ),女,教授,E-mail: xinghuiliu@163.com;黃承鈺,女,教授,E-mail: hcynuph@163.com
2 四川大學(xué)華西第二醫院
3 四川大學(xué)華西醫院
